Wie entwickelt sich z. B. eine Frau ohne Eierstock? Mein Bericht von der Fortbildung in Berlin zum Thema Besonderheiten in der Geschlechtsentwicklung.
Es ist der 6. September 2014 als ich mich auf den Weg zum Tagungszentrum Aquion in Berlin zu einer sehr interessanten Fortbildung NFP BeraterInnen und für MFM ReferentInnen aufmache. Diesmal geht es um Besonderheiten der Geschlechtsentwicklung – das heißt um Menschen, die medizinische Besonderheiten haben und aufgrund dessen ihr Reproduktionsprozess beeinflusst ist. Zum Beispiel gibt es Menschen, die sowohl einen Hoden als auch einen Eierstock haben. Doch wie ist das medizinisch gesehen möglich? Um diese und andere Fragen aus gynäkologischer Sicht zu beantworten ist die Expertin Dr. med. Petra Frank-Herrmann geladen, welche einige interessante Fallbeispiele aus ihrer täglichen Praxis mitgebracht hat. Ihr Vortrag kann am Ende des Artikels als PDF kostenlos heruntergeladen werden. Ich empfehle zwar den ganzen Beitrag zu lesen, weil die Informationen wirklich wichtig für das Verständnis sind – wer allerdings schon über ein sehr gutes medizinisches Wissen über den Zyklus und die Geschlechtsentwicklung verfügt, kann diesen ersten Teil überspringen und sich unten die wirklich interessanten Fallbeispiele durchlesen.
Beginn: 10.00 Uhr – Vorstellungsrunde
Ich setze mich hochgespannt an einen der Tische, die U-förmig rund um eine Präsentationsleinwand angeordnet sind. Es sind ca. 20 Personen anwesend, einige davon kamen aufgrund vom spontanen Zugstreiks der Bahn-Lokführer an diesem Samstag Vormittag verspätet. Die TeilnehmerInnen erzählen in der Vorstellungsrunde, dass sie teilweise extra aus Thüringen oder Polen angereist sind, um der Fortbildung beizuwohnen. Fast alle TeilnehmerInnen sind NFP BeraterInnen oder MFM ReferentInnen bis auf eine Hebamme, welche sich als Gast ebenso für die Fortbildung interessiert. Darüber hinaus stellt sich natürlich die Referentin Dr. med. Petra Frank-Herrmann selbst vor, welche Gynäkologin an der Uni-Heidelberg und Mitglied der DGGEF und der Forschungsgruppe NFP ist.
10.10 bis 10.30 Uhr – Die Begrifflichkeiten
Dr. med. Petra Frank-Herrmann macht zunächst die Begrifflichkeiten klar. Seit der Chicago-Konsensuskonferenz 2005 hat man sich darauf geeinigt, bei einer vom Typischen abweichenden Geschlechtsentwicklung, von „Störungen/Besonderheiten der Geschlechtsentwicklung“ (disorders/difference of sex development = DSD) zu sprechen. Frühere Begriffe wie Intersexualität, Pseudohermaphroditismus, testikuläre Feminisierung sollen künftig aus Gründen der Inkonsistenz und Diskriminierung vermieden werden. Sie grenzt das Thema Besonderheiten der Geschlechtsentwicklung deutlich von der sexuellen Orientierung (Heterosexualität, Homosexualität, Bisexualität etc.) ab, welches ein anderes Thema ist und nicht durch die medizinische Entwicklung der primären und sekundären Geschlechtsorgane zu erklären ist. Ebenso macht sie klar, dass sie bei dieser Fortbildung das Thema nur aus gynäkologischer Sicht betrachten kann und möchte.
10.30 bis 10.40 Uhr – Häufigkeit
Nimmt man alle Besonderheiten in der Geschlechtsentwicklung zusammen, dann ist die Wahrscheinlichkeit in Deutschland betroffen zu sein ca. 1:2.000 bis 1:20.000. Damit wird derzeit davon ausgegangen, dass entsprechendes Auftreten sexueller Besonderheiten der Geschlechtsentwicklung eher selten ist. Die Störungen fallen entweder schon bei der Geburt äußerlich am Genitale auf oder erst, wenn die pubertäre Entwicklung ausbleibt oder wenn etwas in der sexuellen Entwicklung anders verläuft als es erwartet wird.
10.40 bis 11.00 Uhr – DSD – Die gynäkologische Sicht
Aus gynäkologische Sicht schaut man sich bei dem Thema Besonderheiten der Geschlechtsentwicklung, die nachstehende Punkte genauer an:
Entwicklungsphysiologie
Wie entwickeln sich die primären und sekundären Geschlechtsorgane in Abhängigkeit vom Erbmaterial (Genotyp)?
Diagnosen/Kasuistik
Welche medizinische Ursache lässt sich im konkreten Fall für die sexuelle Besonderheit des jeweiligen Menschen finden. Gibt es eine Behandlungsmöglichkeit?
Risiko der Entwicklung maligner Keimzelltumoren
Bei einigen Patienten besteht ein gewisses Krebsrisiko in den Keimdrüsen (Hoden, bzw. nicht angelegte Keimdrüsen). Daher muss je nach Diagnose abgeklärt werden, ob eine Entfernung der Keimzellen erforderlich ist.
Geschlechtsidentität
Sieht sich die betroffene Person eher als Frau oder als Mann oder eventuell als keines von beiden? Je nach Geschlechtsidentität kann eine bestimmte Behandlung erforderlich sein, um das äußere Erscheinungsbild (Phänotyp) entsprechend der Identität anzupassen.
Hormontherapie Behandlung zur Geschlechtsentwicklung
Die häufigste Form der Behandlung von Personen mit sexuellen Besonderheiten der Geschlechtsentwicklung ist die Hormontherapie. Sie kann z. B. einigen Krankheiten wie einer Osteoporose vorbeugen oder dabei helfen, das äußere Erscheinungsbild der eigenen Geschlechtsidentifikation anzupassen.
11.00 bis 11.20 Uhr – Medizinische Grundlagen der Geschlechtsentwicklung
Frauen und Männer funktionieren anders und der Unterschied beginnt bei Frauen und Männer bei der Bildung der Keimzellen
Keimzellen bei der Frau
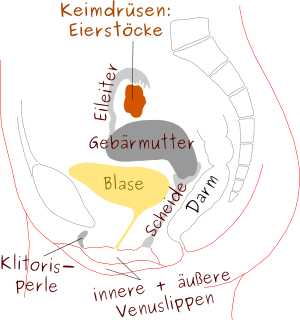 Jede Frau hat schon ab der Geburt Eizellen, die erst mit der Pubertät (Menarche) aktiv werden. Bei Frauen reift in fast jedem Menstruationszyklus eine Eizelle mit Eibläschen in einen der beiden Eierstöcke heran. Wenn die Eizelle und das Eibläschen groß genug sind, platzt die Eibläschenhülle auf und lässt die Eizelle frei – sie wird dann vom Eileiter aufgefangen und kann dort zur Fortpflanzung mit einer Samenzelle befruchtet werden. Die Eierstöcke produzieren während eines Zyklus die Hormone Östrogen und Progesteron, die ganz wesentlich die weibliche Geschlechtsentwicklung beeinflussen.
Jede Frau hat schon ab der Geburt Eizellen, die erst mit der Pubertät (Menarche) aktiv werden. Bei Frauen reift in fast jedem Menstruationszyklus eine Eizelle mit Eibläschen in einen der beiden Eierstöcke heran. Wenn die Eizelle und das Eibläschen groß genug sind, platzt die Eibläschenhülle auf und lässt die Eizelle frei – sie wird dann vom Eileiter aufgefangen und kann dort zur Fortpflanzung mit einer Samenzelle befruchtet werden. Die Eierstöcke produzieren während eines Zyklus die Hormone Östrogen und Progesteron, die ganz wesentlich die weibliche Geschlechtsentwicklung beeinflussen.
Männliche Keimzellen
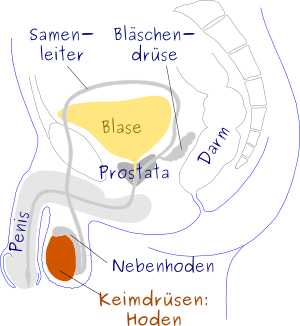 Männer produzieren Spermien in ihren beiden Hoden. Im Samenerguss machen sich etwa 200 bis 700 Millionen Spermien auf dem Weg zur Eizelle im Körper der Frau. Viele Hunderte Spermien schaffen es letztendlich bis zur Eizelle zu gelangen und versuchen in die Eizelle einzudringen, aber nur eine Spermie schafft es am Ende und durchdringt als einzige die Hülle der Eizelle. Ab diesem Zeitpunkt verschmilzt die Spermie mit der Eizelle (Befruchtung) und ein neues Leben beginnt zu wachsen. Die Hoden produzieren, im wesentlichen zwei Hormone einmal das Testosteron und das Anti-Müller-Hormon (AMH). Das Testosteron ist hinsichtlich der Geschlechtsentwicklung für die Bildung der männlichen Geschlechtsorgane (Penis, Prostata etc.) verantwortlich. Das AMH verhindert, dass sich eine Gebärmutter im Körper des Mannes bildet.
Männer produzieren Spermien in ihren beiden Hoden. Im Samenerguss machen sich etwa 200 bis 700 Millionen Spermien auf dem Weg zur Eizelle im Körper der Frau. Viele Hunderte Spermien schaffen es letztendlich bis zur Eizelle zu gelangen und versuchen in die Eizelle einzudringen, aber nur eine Spermie schafft es am Ende und durchdringt als einzige die Hülle der Eizelle. Ab diesem Zeitpunkt verschmilzt die Spermie mit der Eizelle (Befruchtung) und ein neues Leben beginnt zu wachsen. Die Hoden produzieren, im wesentlichen zwei Hormone einmal das Testosteron und das Anti-Müller-Hormon (AMH). Das Testosteron ist hinsichtlich der Geschlechtsentwicklung für die Bildung der männlichen Geschlechtsorgane (Penis, Prostata etc.) verantwortlich. Das AMH verhindert, dass sich eine Gebärmutter im Körper des Mannes bildet.
Die biologisch optimale Geschlechtsentwicklung
Jedem ist klar, das neues Leben entsteht, wenn Eizelle und Samenzelle zusammenkommen. Die Eizelle trägt immer ein X Chromosom. Je nachdem ob, die Siegerspermie ein X oder Y Chromosom trägt, bildet sich von den Erbanlagen her eine Frau (XX) oder ein Mann (XY). Man spricht hier vom genetischen Geschlecht eines Menschen. Jedoch ist die genetische Zusammenkunft zunächst die erste Station auf dem Weg zum Mann bzw. zur Frau. Anschließend teilt sich die befruchtete Eizelle viele Male und es entsteht ein Zellhaufen, indem eine bestimmte Region für die Bildung der Keimdrüsen (bipotente Gonade) verantwortlich ist (siehe Bild).
Genetik gestimmt die Art der Keimdrüsen

In der Regel bestimmt nun die Genetik, welche Keimdrüsen gebildet werden, beim Mann entsteht aus diesen Keimdrüsen die Hoden – bei der Frau die Eierstöcke.
Für die Entwicklung einer Frau braucht es keine Hormone
Die Besonderheit ist nun, dass für die weibliche Entwicklung keine Hormone benötigt werden: Venuslippen, Klitoris, Scheide und Gebärmutter entstehen auch, wenn die Eierstöcke nicht angelegt sind (Ausnahme: für die Entwicklung des Busens wird Östrogen benötigt).
Die Entwicklung eines Mannes erfordert Testosteron
Der Mann hingegen benötigt für seine Entwicklung einen funktionierenden Hoden, denn die männlichen Geschlechtsorgane (Penis, Prostata etc.) bilden sich nur wenn männliche Hormone vorhanden sind (v.a. Testosteron). Läuft alles biologisch optimal ab, entsteht eine „XX Frau“ mit entsprechenden weiblichen Organen bzw. ein XY Mann mit entsprechenden männlichen Organen.
Keimdrüsen können sich unvollständig bilden
Es kann jedoch passieren, dass bei der Bildung der Keimdrüsen oder bei der Hormonproduktion etwas anders oder unvollständig verläuft. Wenn nun die Eierstöcke nicht angelegt sind, entsteht dennoch ein Mädchen (bei dem allerdings die Pubertät ausbleibt), wenn jedoch der Hoden nicht angelegt ist, entsteht ebenfalls ein Mädchen mit Venuslippen, Klitoris, Scheide und Gebärmutter (es gibt ja kein AMH, das die Entwicklung der Gebärmutter unterdrückt). Daher sind die meisten Menschen mit Besonderheiten der Geschlechtsentwicklung vom äußeren Erscheinungsbild her eine Frau. Es entwickelt sich also ein Mensch mit einer Besonderheit in seiner Geschlechtsentwicklung z. B. zu einer XX Frau ohne Eierstock oder eine XY Frau ohne Hoden oder zumindest ohne wirksames Testosteron, oder irgendwelchen Stadien zwischen männlicher und weiblicher Entwicklung.
In diesem Fall entsteht ein Mensch mit einer Besonderheit in seiner Geschlechtsentwicklung z. B. zu einer XX Frau ohne Eierstock oder einem XY Mann ohne Hoden etc.
Hormonzyklus
Die Bildung der weiblichen- (Östrogen, Progesteron) und männlichen Sexualhormone (Testosteron, DHEA) ist sehr komplex und auf die Bildung zahlreicher Hormonvorstufen angewiesen. Bei Männern und Frauen werden sowohl weibliche als auch männliche Sexualhormone gebildet, allerdings in unterschiedlicher Menge. Interessanterweise sind die männlichen Hormone die Vorstufen der Östrogene.
11.20 bis 12.30 Uhr – Frau Frank-Herrmann berichtet uns Fallbeispiele aus ihrer Praxiserfahrung
Die Fallbeispiele zur Geschlechtsenwicklung waren wirklich sehr interessant. Nach diesem Beispiel wirst du verstehen, dass es gar nicht immer so leicht ist zwischen Frau und Mann zu unterschieden.
Fall 1: XY – Frau
Im ersten Fallbeispiel sprechen wir über eine „XY Frau“, also ein äußerlich weiblicher Mensch mit Brüsten, Scheide und Schambehaarung. Genetisch gesehen ist die „XY Frau“, allerdings männlich angelegt, wie ich schon unter dem Punkt biologisch optimale Geschlechtsentwicklung erklärt habe. Die XY Frauen können optisch nicht von XX Frauen unterschieden werden, wie man am Beispiel der bekannten amerikanischen Jazzmusikerin Eden Adwood, die auch eine „XY Frau“ ist, gut sehen kann.
Erklärung
Nun genau genommen gibt es zwei Arten von XY Frauen. Zunächst sind in beiden Fällen eine weibliche Eizelle (X) und eine männliche Eizelle (Y) miteinander verschmolzen. Wie ich schon bei der biologisch optimalen Geschlechtsentwicklung erklärt habe, entsteht bei allen Menschen zunächst eine bipotente Gonade (Keimdrüse), die das Potential hat ein Hoden oder ein Eierstock zu werden.
Fall A: kein Hoden
Nun kann es sein, dass trotz der Erbanlagen (XY) unter anderem aus biochemischen Gründen keine Hoden gebildet werden. Das Fehlen der Hoden hat zur Folge, dass kein Testosteron gebildet werden kann. Demnach hat diese „XY Frau“ keine männlichen Geschlechtsorgane (Penis, männliche Prostata etc.), da deren Bildung von der Testosteronproduktion der Hoden abhängig ist. Ebenso wird in diesem Fallbeispiel kein AMH gebildet, somit wird die Gebärmutterausbildung nicht gehemmt. Die Folge ist, dass die „XY Frau“ keine Hoden und keine Eierstöcke hat, dafür aber eine Gebärmutter mit zwei Eileitern, Scheide und ein unauffälliges äußeres weibliches Genitale (Vulva). Sie ist biologisch gesehen unfruchtbar und kommt biologisch nicht in die Pubertät, da sie weder weibliche noch männliche Sexualhormone in den Keimdrüsen bildet. Die Pubertät mit Entwicklung des Busens wird in diesem Fall durch die Gabe von Östrogen eingeleitet.
Fall B: Hoden ist vorhanden, aber Testosteron kann nicht wirken
Es kann auch vorkommen, dass sich zwar erfolgreich aus den bipotenten Keimdrüsen die Hoden entwickelt haben und diese auch richtig Testosteron und AMH produzieren, doch um das Testosteron im Körper wirken zu lassen, benötigt es einen Rezeptor (Schlüssel-Schloss-Prinzip). Ist der Rezeptor für das Testosteron genetisch so verändert, dass das Hormon im Körper nicht wirken kann, bleibt auch in diesem Fallbeispiel die Entwicklung der männlichen Geschlechtsorgane (Penis, Hodensack, Prostata, Bläschendrüse usw.) aus.
AMH ist entscheidener Schlüssel
Die Bildung des AMHs ist allerdings intakt. Aus diesem Grund hat die „XY Frau“ mit Hoden keine Gebärmutter, da das AMH die Entstehung einer Gebärmutter verhindert. Durch die fehlende Testosteronwirkung wandert der Hoden auch nicht nach außen und bleibt ungefähr an der Position der Eierstöcke – also im inneren des Körper. Somit bildet sich infolge der im Körper vorhandenen Östrogene eine Scheide, deren Länge allerdings meist etwas verkürzt ist. Gegebenenfalls muss die Frau durch regelmäßiges Dehnen die Scheide verlängern, manchmal muss auch operiert werden, wenn aufgrund der eventuell zu kurzen Scheide, der Geschlechtsverkehr nicht möglich ist.
Brüste bei XY Frau
Bei diesen XY Frauen werden in der Pubertät die dann hohen Testosteronspiegel im Körpergewebe in Östrogen umgewandelt hat, wodurch sich ganz normale weibliche Brüste entwickeln.
In beiden Fällen identifiziert sich die XY Frau für gewöhnlich als eine Frau, obwohl sie genetisch gesehen männlich angelegt ist.
Fall 2: XX Frau ohne Eierstock
Eine XX Frau ohne Eierstock kam mit etwa 16 Jahren in die Spezialsprechstunde an die Uni Heidelberg, weil sie keine Brustentwicklung und keine Menstruation hatte. Bei einer Untersuchung konnte man feststellen, dass sie eine Gebärmutter hatte, ebenso wie Schambehaarung und Scheide.
Erklärung
Nun werden bei einer Frau ohne Eierstöcke keine Östrogene und kein Progesteron produziert. Es gibt keinen Zyklus, keinen Eisprung und keine Menstruation. Das Östrogen baut die Gebärmutterschleimhaut auf, das Progesteron ist vorwiegend dafür verantwortlich die Einnistung der befruchteten Eizelle vorzubereiten. Im Fall dass die Eizelle nicht befruchtet wird, wird die Gebärmutterschleimhaut in Form einer Blutung wieder ausgestoßen (Menstruation), weil sie nicht benötigt wird. Fehlen nun die beiden Hormone aus dem Eierstock, kann es folglich nicht zur Menstruation kommen. Die Brustentwicklung wird vornehmlich über die Ausschüttung von Östrogenen vorangetrieben. Ohne Eierstock ist die Produktion von Östrogenen stark vermindert, somit bleibt das Brustwachstum in der Regel aus.
Etwa 90 % der Mädchen in den USA haben nach einer Studie (Chumlea WC 2003) etwa mit 14 Jahren ihre Tage. Die meisten Frauen bekommen zwischen dem 10. und 15. Lebensjahr ihre erste Menstruation.
Wann lohnt sich eine Hormontherapie?
Diese Stelle ist besonders wichtig für alle Eltern. Hat ein Mädchen mit 16 Jahren noch nicht ihre Tage, sollte sie dringend einen Arzt aufsuchen. Es muss dann abgeklärt werden, ob das Mädchen alle weiblichen Geschlechtsorgane besitzt und ob sie funktionieren. Falls es sich nämlich um eine XX Frau ohne Eierstock handelt, muss eine Hormontherapie erfolgen, da sonst mit einer Osteoporose bereits ab dem 20. Lebensjahr zu rechnen ist. Hintergrund ist, dass der Aufbau der Knochendichte des Menschen bis zum ca. 25. Lebensjahr erfolgt und an die Ausschüttung der Hormone, die für die Geschlechtsentwicklung in der Pubertät verantwortlich sind, gekoppelt ist. Bleiben diese Hormone aus, kann es zu einem starken Schwund der Knochendichte kommen.
Fall 3: XX Mann
Ja, es gibt auch den XX Mann – das heißt einen Menschen, der vom Genotyp (XX) her gesehen einer Frau ist, der jedoch äußerlich ein männliches Aussehen und auch alle männlichen Geschlechtsorgane hat. Dies ist zwar extrem selten etwa 1:20.000, aber es kommt vor. Das geht aber nur, wenn ein Hoden gebildet wird, was voraussetzt, dass ein Y-Chromosom die entsprechende Erbinformation auf ein X-Chromosom übertragen hat. Dies ist zwar extrem selten etwa 1:20.000, aber es kommt vor. Nach meinen Recherchen bei Wikipedia können sich die XX Männer allerdings nicht vermehren, da sie keine Spermien bilden können.
Erklärung
Die Ursachen für diese Entwicklung sind noch nicht vollständig geklärt. Allerdings deuten derzeit alle Forschungsergebnisse daraufhin, dass es bei der Verschmelzung der Keimzellen (Eizelle, Spermie) zu einer Art Mutation kommt. Das heißt die für die Hodenentwicklung zuständigen Gene vom Y Chromosom werden auf einem komplizierten Weg auf das X Chromosom übertragen. Folglich besitzen die zwei X Chromosomen alle Informationen des Y-Chromosom, die notwendig sind, dass sich die bipotente keimdrüse zum Hoden entwickelt und somit kann trotz dieses Genotyps ein Mann entstehen. Warum es jedoch bei den bisher untersuchten Fällen zur Unfruchtbarkeit kommt, ist auch noch nicht geklärt. Bisher gibt es keine Behandlungsmöglichkeit.
Ist eine Entfernung der Keimdrüsen (Eierstöcke/Hoden) nötig?
Die Frage, ob Keimdrüsen infolge eines Krebsrisikos entfernt entfernen müssen, ist bei vielen Menschen, die eine Besonderheit in ihrer Geschlechtsentwicklung aufweisen, ein Thema. Allgemein lässt sich sagen, dass Menschen mit weiblichen Genotyp (XX) wohl kein besonderes Krebsrisiko aufweisen. Anders sieht dagegen für Menschen mit männlichem Genotyp aus (z. B. XY, 46 DS), die in bestimmten Fällen ein sehr großes Krebsrisiko infolge ihrer Keimdrüsen haben. Die Frage, ob eine Behandlung nötig ist, sollte mit FachexpertInnen wie z. B. Dr. med. Petra Frank-Herrmann abgeklärt werden.
Die Zukunft der Geschlechtsentwicklung
Seit einigen Jahren ist bekannt, dass das Y Chromosom zunehmend kleiner wird. Pessimisten würden nun daraus schließen, dass alle Männer und damit die Menschen für immer aussterben werden. Optimisten sehen gerade in der Mutation des „XX Mannes“ eine neue Perspektive für die Menschheit, gelingt es der Natur vielleicht alle wichtigen Informationen vom Y Chromosom auf die zwei XX Chromosomen zu verlagern, dann könnte die Zukunft der Menschheit gesichert sein. Pessimisten würden nun natürlich sagen, dass die „XX Männer“ nicht fruchtbar sind. Doch würde ein Optimist mit den wunderbarem Zitat aus dem Film „Jurassic Park“ kontern: „Die Natur findet immer einen Weg.” Nun mag jeder selbst darüber nachdenken, welcher Meinung er sich anschließen möchte.
Fazit
In der Fortbildung wurden noch viele andere Fälle diskutiert, die ich aus Gründen der Übersichtlichkeit nicht weiter auflisten werde. Fakt ist jedoch, dass biologisch wirklich alles möglich ist. Es gibt sogar Menschen, die männliche UND weibliche Keimdrüsen und Geschlechtsorgane haben.
Biologie unterscheidet nicht so streng zwischen Mann und Frau
Die Biologie scheint hier nicht so streng, wie die Mehrheit der Menschen es derzeit tut, zwischen Mann und Frau zu unterscheiden. Vielmehr zeigt die Biologie eine unglaubliche Toleranz an möglichen Kombinationen der Gene, Geschlechtsorgane und äußeren Erscheinungsbildern. So kam im Laufe der Diskussion die Frage auf, ob wir zur Vermeidung von Diskriminierungen in unserer Gesellschaft über die Aufhebung von der Einordnung in Geschlechtsgruppen nachdenken sollten. Beispielsweise wurde heftig diskutiert, ob es wirklich im Ausweis stehen muss, das es sich bei dem Menschen im Ausweis, um einen Mann oder eine Frau handelt. Ebenso können Sanitäranlagen so gestaltet werden, dass sowohl Männer als auch Frauen sie ohne Scham benutzen können. Auch den Sportunterricht könnte man sich bei einigen Sportarten durchaus auch in Mischgruppen vorstellen (Tennis, Volleyball, Yoga, Fitness). Doch gerade bei der Toleranz der Menschen für solche Konzepte zeigte sich auf der Fortbildung, dass die Menschen sich in dieser Frage absolut noch nicht einig sind. Aus diesem Grund wird es meiner Ansicht nach wohl noch eine ganze Weile dauern, bis es in unserer Gesellschaft keine Diskriminierung von Menschen mit Besonderheiten in ihrer Geschlechtsentwicklung gibt. Ich möchte diesen Beitrag mit einem Zitat zum Nachdenken von Petra Frank-Herrmann abschließen:
„Zum einem fördert die Beschäftigung mit dem Thema DSD die Toleranz und erweitert das Bewusstsein für Menschen mit Besonderheiten. Zum anderen handelt es sich bei DSD in der Summe jedoch um seltene Phänomene. Aus diesem Grund gehört es ebenso zur Toleranz, zu akzeptieren, dass die Mehrheit der Menschen ein legitimes Bedürfnis hat, in die Sicherheit der eigenen Geschlechtsrolle hineinzuwachsen.” Dr. med. Petra Frank-Herrmann 06.09.2014



Ich finde den Artikel ziemlich pathologisierend und unkritisch gegenüber dem normierenden medizinischen Blickwinkel. Schade um die verpasste Chance.
Hier ist ein thematisch passendes Radiointerview, empfehlenswert anzuhören: http://www.freie-radios.net/67223
Vielen Dank, Magdalena für deinen Kommentar. Das gute an Online-Blogs ist ja, dass man sie updaten kann 😉 Ich denke auch, dass ein Hinweis auf die Problematik aus deinem verlinktem Radiointerview sehr wichtig ist zu erwähnen. Die betroffenen Menschen, die eine geschlechtsangleichende Operation hatten und heute noch darunter leiden, sollten in diesem Zusammenhang mehr thematisiert werden. Ich finde auch, dass die betroffene Person selbst darüber entscheiden sollte, ob und wie sie operiert werden möchte und zwar zu einem Zeitpunkt, an dem die Person das auch selbst einschätzen kann.